Liebe Hausärzt*innen,
wir heißen Sie herzlich willkommen auf unserem GET Sleep-Portal!
Wir freuen uns, dass Sie sich dazu entschlossen haben, an unserem Programm teilzunehmen!
Im nächsten Schritt werden Sie von uns Unterlagen zur Information und zur Weitergabe an die Patient*innen bekommen. Zudem werden wir Sie über das weitere Vorgehen unseres Programms informieren.
Sollten Sie Fragen haben, können Sie uns jederzeit kontaktieren.
Ablauf der GET Sleep Studie
-
Allgemeine Informationen
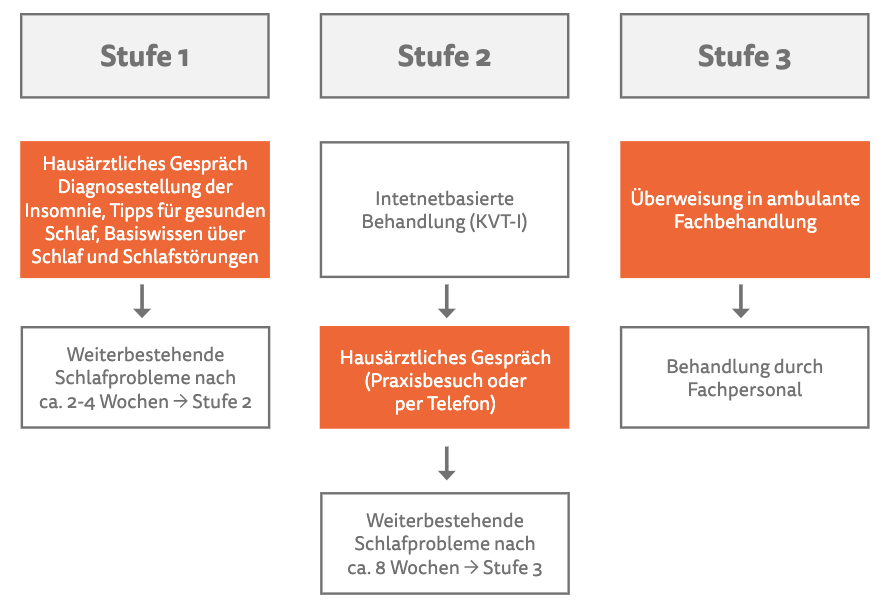
Wir haben mit unseren Partner*innen ein dreistufiges Behandlungsmodell konzipiert. Je nachdem, wie stark die Insomnie der zu behandelnden Person ausgeprägt ist, verbleibt sie in Stufe 1 oder wird von Ihnen in eine höhere Stufe empfohlen und damit weiter zu unserem Online-Programm oder in eine Fachbehandlung überwiesen. Um Ihnen dieses Modell zu veranschaulichen, nehmen Sie bitte das Schaubild des Stufenmodells zur Kenntnis (siehe unten).
-
Video Ablauf der GET Sleep Studie
Ablauf der GET Sleep Studie
-
Ein- und Ausschlusskriterien
Einschlusskriterien Ausschlusskriterien Erkrankungen bzw. Gesundheitszustände, die entweder
einen vorrangigen Therapieansatz vor der Insomnie-
Therapie darstellen, oder die Durchführung des GET
Sleep Therapie-Stufenmodells unmöglich machen.1) Insomnie ohne psychische oder
körperliche Komorbidität1) Unbehandeltes Schlafapnoe-Syndrom
2) Insomnie mit psychischer
Komorbidität2) Unbehandeltes Restless Legs Syndrom
3) Insomnie mit körperlicher
Komorbidität3) Unbehandeltes Syndrom der nächtlichen
Periodischen Beinbewegungen4) Insomnie mit psychischer und
körperlicher Komorbidität4) Unbehandelte Hyperthyreose
5) Erkrankungen, die durch die KVT-I verschlechtert werden können (z.B. bipolare affektive Störung, ICD-10: F31.x; Epilepsie, ICD-10: G40.x)
6) Erkrankungen oder Situationen, die die zuverlässige
Nutzung der internet-und mobil-basierten
Behandlung gefährden (z.B. organische,
einschließlich symptomatischer psychischer
Störungen, ICD-10: F00-F09)7) Psychische und Verhaltensstörungen durch
psychotrope Substanzen ICD-10: F10-F198) Schizophrenie, schizotype und wahnhafte Störungen,
ICD-10: F20-F299) Akute Suizidalität
10) Aktuell laufende Psychotherapie für Insomnie
-
Schaubild des Stufenmodells
Diagnose
Definition
- Störungen des Ein- und/oder Durchschlafens
- Frühmorgendliches Erwachen
- Damit einhergehende Tagesbeeinträchtigungen wie z.B. Konzentrations- und Leistungsstörungen, Müdigkeit, Nervosität etc.
- Bei Studie mit 8000 Befragten litten 70% mindestens 1 mal im Jahr unter Insomnien
- In hausärztlichen Praxen ist Insomnie mit Rang 15 aller Konsultationsgründen ein relativ häufiges Thema
Schlafstörungen? Insomnie?

-
Konkretes diagnostisches Vorgehen
1. Medizinische Anamnese/Diagnostik
-
Frühere und jetzige körperliche Erkrankungen
-
Medikamente, Alkohol, Nikotin, Drogen
- bei entsprechendem Verdacht Labor, z.B. Schilddrüsenwerte, Blutbild, Gamma-GT, Leberwerte
- bei entsprechendem Verdacht ggf. EEG, EKG, CT/MRT des Schädels nach Klinik
2. Psychiatrisch/psychologische Anamnese
- Jetzige und frühere psychische Störungen
- Persönlichkeitsfaktoren
- Arbeits- und partnerschaftliche Situation
- Aktuelle Konflikte
3. Schlafanamnese
- Auslösende Faktoren einschließlich Traumata
- Arbeitszeiten/Circadiane Faktoren (Schicht- und Nachtarbeit)
- Aktueller Schlaf
- Vorgeschichte der Schlafstörung
- Schlaftagebuch
- Fremdanamnese (periodische Beinbewegungen/Atempausen)
4. Und ggf. bei Spezialist*innen (sofern die Störung zuvor nicht befriedigend eingordnet werden konnte)
-
Aktometrie bzw. Aktigraphie
-
Polygraphie
-
Polysomnographie
Indikation für die polysomnographische Diagnostik:
Therapieresistente Insomnie
Nach Ausschöpfung anderer diagnostischer Maßnahmen bei Verdacht auf eine organisch bedingte Insomnie, vor allem im Zusammenhang mit Schlafapnoe-Syndrom oder Syndrom periodischer Beinbewegungen
Insomnie bei Risikogruppen in Verbindung mit Eigen- oder Fremdgefährdung, z.B. bei Berufskraftfahrer*innen oder Patient*innen, die mit gefährlichen Maschinen arbeiten
Verdacht auf erhebliche Diskrepanz zwischen subjektiv erlebter Schwere der Insomnie und vorherigem polysomnographischem Befund -
-
Zu erfragende Vorerkrankungen
Folgende körperliche/neurologische Erkrankungen können Schlafstörungen auslösen. Nach organischen Erkrankungen, die Schlafstörungen auslösen können, soll gezielt gefragt werden:
- Chronische Nierenerkrankungen/Magen-Darm-Erkrankungen
- Chronischer Schmerz z.B. bei rheumatischen Erkrankungen
- Endokrinologische Erkrankungen
- Epilepsien
- Extrapyramidalmotorische Erkrankungen
- Herz- und Lungenerkrankungen
- Kopfschmerzen
- Maligne Erkrankungen
- Polyneuropathien
- Schlaganfall
- Multiple Sklerose
- Starker Juckreiz bei Hauterkrankungen
Ebenso ist es extrem wichtig, nach der Einnahme von Substanzen zu fragen, die den Schlaf potentiell stören könnten. Dazu zählen legale (oder illegale) Genussmittel, wie etwa Nikotin, Alkohol oder Koffein und auch ärztlich verordnete Medikamente, die potentiell Schlafstörungen auslösen können. Nach Substanzen, die den Schlaf stören können, soll gezielt gefragt werden:
- Alkohol und andere Rauschmittel
- Antibiotika (z.B. Gyrasehemmer)
- Antidementiva (z.B. Piracetam)
- Antriebssteigernde Antidepressiva (z.B. SSRIs)
- Blutdruckmittel (z.B. b-Blocker) und Asthma-Medikamente (z.B. Theophyllin,b-Sympathomimetika)
- Diuretika
- Hormonpräparate (z.B. Thyroxin, Steroide)
- Stimulierende Substanzen (Koffein und synthetische Substanzen, z.B. Amphetamine, Ectasy)
Therapie
-
Leitlinienkonforme Therapie der Insomnie
Die KVT-I ist die leitlinienkonforme Therapieoption der Insomnie. Näheres zum Gesamtkonzept der KVT-I finden Sie unter Wissen. Das GET Sleep-Stufentherapiemodell basierte auf der KVT-I. Die 1. Stufe findet hausärztlich statt. Diese beinhaltet ein Teilkonzept der KVT-I: die Psychoedukation und die Stimuluskonrolle. Bei ausbleibendem Therapieerfolg folgt die Therapie in Stufe 2 mit dem Gesamtkonzept der KVT-I, welche internet- und mobilbasiert angeboten wird. Die internet- und mobilbasierten therapeutischen Interventionen zeigten sich in aktuellen Daten für bestimmte Erkrankungen sehr effektiv. Im Folgenden werden die 3 Stufen des Therapiemodells aufgelistet.
-
GET Sleep Therapie-Stufenmodell
-
Stufe 1: hausärztlich standardisierte Erstbehandlung
Die hausärztliche Therapiestufe 1 beinhaltet folgende Maßnahmen:
Vermitteln Sie Ihren Patient*innen unten stehendes
„Basiswissen über den Schlaf und Schlafstörungen:“
Vereinfacht kann man den Schlafzustand als „Ruhezustand des Körpers“ betrachten und Schlaf ist dabei „das beste Mittel gegen Müdigkeit“. Der Körper ist auf einen Schlaf-Wach-Rhythmus eingestellt, der unter anderem durch die Helligkeit und andere Umgebungsfaktoren, aber auch durch Schwankungen im Hormonstoffwechsel reguliert wird. Beispielsweise kann Nachtarbeit zu Konflikten mit dem natürlichen Rhythmus führen. Während des Schlafs durchläuft man mehrmals hintereinander in der Nacht verschiedene Phasen, die durch unterschiedliche Schlafmuster haben, so gibt es zum Beispiel Kurzschläfer*innen und Langschläfer*innen, die trotz unterschiedlicher Länge des nächtlichen Schlafs tagsüber keine Tagesbeeinträchtigung oder Tagesschläfrigkeit haben. Es gibt viele Mythen über den Schlaf, die keine wissenschaftliche Grundlage haben, so z.B. „Schlaf vor Mitternacht ist der gesündeste“ oder „der Mensch braucht immer acht Stunden Schlaf.“ Schlafstörungen können durch vielfältige Gründe entstehen, so z.B. durch ungesunde Gewohnheiten oder aber auch durch seelische Belastungen, die „einem den Schlaf rauben”.
Vermitteln Sie Ihren Patient*innen in der Sprechstunde ausführlich und Punkt für Punkt, die „Tipps für einen gesunden Schlaf“. Klären Sie dabei auch eventuell aufkommende Fragen. Mithilfe der Links können Sie die Informationen auch gerne für Ihre Patient*innen ausdrucken.- Jeden Morgen zur gleichen Zeit aufstehen
- Regelmäßigekörperliche Aktivität
- Keine koffeinhaltigen Getränke (Kaffee, Schwarztee, Cola, etc.) nach dem Mittagessen mehr trinken
- Auf Appetitzügler verzichten
- Keine schweren Mahlzeiten am Abend mehr zu sich nehmen
- Alkohol weitgehend Vermeiden und keinesfalls zum Einschlafen Einsetzen
- Tagsübernicht schlafen, d.h. auch kein „Nickerchen“ machen
- Für eine angenehme Atmosphäre im Schlafzimmer sorgen z.B. ruhig, verdunkelt
- Einführung eines persönlichen individuellen Einschlafrituals
- Das Bett ausschließlich zum Schlafen nutzen, z.B. nicht zum Lesen, im Internet surfen, Fernsehen (sexuelle Aktivitäten ausgenommen)
- Allmählich Verringerung geistiger und körperlicher Anstrengung vor dem Zubettgehen
- Am Abend erst zu Bett gehen,wenn Sie sich schläfrig fühlen
- In der Nacht nicht auf den Wecker oder die Armbanduhr schauen/
- Hier finden Sie ein Erläuterungs-Video von Prof. Dr. Dieter Riemann über 6 Regeln für gesunden Schlaf, die Schlafhygiene Regeln, die oben ebenso aufgelistet sind (Chronologisch Regel 6, 13, 3, 2, 10 und 7):
Video von Prof. Dieter Riemann -
Stufe 2: Internet und mobilbasiertes Schlaf-Training
Erleben Ihre Patienten nach 2-4 Wochen keine Besserung ihrer Beschwerden, erhalten sie in der 2. Stufe Zugang zu einer längerfristigen wissenschaftlichen Internet- und mobilbasierten Behandlung über 8 Wochen.
Bei dieser Therapie wird ihnen eine therapeutische Begleitung zur Seite gestellt und sie erlernen Techniken und Strategien zum Umgang mit ihrer Schlafstörung.
-
Stufe 3: Fachbehandlung
- Psychotherapeutisch
- Psychiatrisch
- Schlafmedizinisch
Bleibt der erwünschte Effekt der Online-Behandlung aus, erfolgt in der 3. Stufe eine Überweisung in eine ambulante Fachbehandlung. Dort werden die Patienten von Fachärzt*innen betreut, die auf die Behandlung von Schlafbeschwerden spezialisiert sind.
Abhängig von den auftretenden Beschwerden beinhaltet die Therapie eine psychotherapeutische, psychiatrische oder schlafmedizinische Behandlung.
Wissen
Hintergrundwissen über Insomnie und Schlafstörungen
-
Definition der Insomnie
Insomnie bedeutet im eigentlichen Wortsinn eine komplette Schlaflosigkeit. Im klinischen Sprachgebrauch werden damit jedoch Ein- oder Durchschlafstörungen oder schlechte Schlafqualität und eine damit assoziierte Beeinträchtigung der Leistungsfähigkeit oder Tagesbefindlichkeit bezeichnet. Die Diagnosestellung der Insomnie basiert auf der subjektiven Schlafwahrnehmung der betroffenen Personen. In allgemeinärztlichen Praxen leiden 10- bis 20% der Personen an bedeutsamen insomnischen Symptomen. Frauen sind häufiger betroffen als Männer. Die Insomnie kann sowohl als eigenständige Erkrankung, als auch häufig in Komorbidität mit einem anderen medizinischen Krankheitsfaktor oder einer psychischen Störung auftreten.
-
Diagnosekriterien der „nicht-organischen“ Insomnie nach ICD- 10 (F 51.0)
- Es liegenEinschlafstörungen, Durchschlafstörungen oder frühmorgendliches Erwachen vor.
- Die unbefriedigende Schlafdauer oder -qualität verursacht entweder einen deutlichen Leidensdruck oder wirkt sich störend auf Alltagsaktivitäten aus.
- Die Schlafstörungen treten wenigstens dreimal pro Woche über einen Zeitraum von einem Monat auf.
- Die Betroffenen denken vor allem nachts viel an ihre Schlafstörung und machen sich während des Tages übertriebene Sorgen über deren negative Konsequenzen.
-
Ätiologie und Pathophysiologie der „nicht-organischen“ Insomnie
Das sogenannte 3-P-Modell
- prädisponierende
- auslösende
- aufrechterhaltende Faktoren
gibt 3 Faktoren für die Insomnie an. Diese sind:
Prädisponierende Faktoren können genetische Einflüsse und Persönlichkeitscharakteristika, wie z.B.
Neurotizismus oder maladaptiver Perfektionismus sein. Außerdem ist vorstellbar, dass eine Vulnerabilitätz.B. des Stresssystems, dazu führt, dass es bei Menschen mit einer entsprechenden Prädisposition nach Ablauf eines belastenden Ereignisses nicht zu einer Herabregulation des Stresssystems kommt. Dieses bleibt dann permanent überaktiviert, was als chronisches Hyperarousal bezeichnet wird.Auslösende Faktoren können kurz- oder lange andauernde Stressoren im Alltag wie bspw. psychologische, psychosoziale, physikalische oder medizinische Belastungssituation sein. Beispielsweise können akute Insomnien durch solche Stressoren ausgelöst werden. Allerdings handelt es sich bei der akuten Insomnie um ein transientes und sehr häufig auftretendes Phänomen, welches sich bei den meisten Menschen nach Wegfall des Stressors wieder zurückbildet. Für die Entwicklung einer chronischen Insomnie kommen meist aufrechterhaltende Faktoren oder weitere Stressoren hinzu.
Aufrechterhaltende Faktoren können nach Auftreten der Insomnie zu einem episodisch rezidivierenden oder chronischen Verlauf führen. Möglicherweise spielen hierbei konditionierende Faktoren und ein HyperarousalLeit eine Rolle. Hiervon wird wie folgt in der Literatur berichtet:
- Entwicklung von schlafbezogenem maladaptivem Verhalten alsCoping-Strategien während der Insomnie, wie z.B. eine ausgeprägte lange Bettzeit, stark schwankende Bettzeiten, und „Tagesnickerchen“, die über eine Reduktion des Schlafdrucks jedoch zu einer Aufrechterhaltung der Insomnie führt.
- Eine Beschäftigung mit dem Schlaf und den Schwierigkeiten am Tag aufgrund der Unfähigkeit zu schlafen kann zu einer ausweglos scheinenden Lage führen.
1. Je mehr Anstrengungen die Person unternimmt um einzuschlafen und je ausgeprägter die Fokussierung auf den Schlaf sowie auf ein Erzwingen-Wollen des Schlafes ist, desto mehr Frustration entsteht. Dies kann die normalen Einschlafmechanismen stören und zur Entwicklung einer Insomnie beitragen.
2. Chronische Insomnien können im Krankheitsverlauf inadäquate Schlafgewohnheiten oder schlafstörende Kognitionen (z.B. Angst vor Schlaflosigkeit, Befürchtung von Tagesbefindlichkeitsstörungen, häufiges nächtliches Auf-die-Uhr-Schauen) verursachen.
3. Die erwähnten Fehlverhalten in einer Umgebung, in der die Person mehrfach schlaflose Nächte verbracht hat, kann das konditionierte Verhalten weiter verschlechtern und die Schlafschwierigkeiten aufrechterhalten. Einige Insomnie-Betroffene berichten über eine relative Verbesserung des Schlafes, wenn sie ihre Schlafumgebung wechseln.
-
Insomnie in Komorbidität mit anderen Erkrankungen
Insomnie tritt häufig in Komorbidität mit anderen Erkrankungen auf. Das Risikoverhältnis erscheint bidirektional: Eine Insomnie erhöht das Risiko eines medizinischen Krankheitsfaktors und umgekehrt erhöhen gesundheitliche Probleme das Risiko einer Insomnie.
Insomnie mit einer nicht-schlafbezogenen psychischen Störung, einschließlich einer Substanzkonsumierung:
- Einerseits können psychische Störungen wie affektive Störungen, Angststörungen, Borderline-Störungen, Essstörungen, Schizophrenie und Demenzen zu einer erheblichen Beeinträchtigung der Schlafqualität, das heißt zu insomnischen Symptomen wie Ein- und Durchschlafstörungen, führen. Andererseits können sich im Verlauf einer Insomnie ängstliche und/oder depressive Symptome entwickeln, ohne, dass die Kriterien dieser Erkrankungen erfüllt sind. Allerdings wurde wissenschaftlich signifikant beobachtet, dass chronische Insomnien das Risiko an Depressionen zu erkranken erhöhen und dass die Insomnie als ein häufiges therapierelevantes Residualsymptom der Depression nach erfolgreicher Therapie verbleiben kann.
- Insomnie kann ätiologisch auf Substanzkonsum zurückzuführen sein. Zu unterscheiden ist, ob die Insomnie aufgrund aktueller Einnahme (Medikamente) bzw. aktuellen Konsums (Alkohol/andere Rauschmittel) bedingt ist, oder ob sie im Rahmen eines Entzugs auftritt.
Tabelle I zeigt eine Übersicht der Substanzen, die eine Insomnie auslösen können:
Insomnie mit einem anderen medizinischen Krankheitsfaktor:
Der natürliche Schlaf ist ein physiologischer Ruhezustand des Körpers. Dieser physiologische Ruhezustand kann durch somatische Erkrankungen als Stressoren negativ beeinflusst werden und somit zur Entstehung bzw. Aufrechterhaltung von Schlafstörungen (insbesondere Insomnie) führen. Tabelle II zeigt eine Übersicht von „ausgewählten“ organischen Erkrankungen, die zu Schlafstörungen führen können. Die Therapie richtet sich primär nach der somatischen Störung entsprechend der zugehörigen Therapieempfehlungen. Bei erfolgreicher kurativer oder symptomlindernder Therapie können sich die Insomnie bzw. die insomnischen Symptomen zurückbilden. Sekundär ist bei Persistieren der Schlafstörung trotz adäquater Behandlung der organischen Störung die spezifische leitlinienkonforme Therapie der Insomnie indiziert.Tabelle II: Organische Erkrankungen, die zu Schlafstörungen führen können
Insomnie mit einer anderen Schlafstörung:
Insomnie kann in Komorbidität mit einer anderen Schlafstörung auftreten. In Tabelle III werden die Schlafstörungen mit Fokussierung auf deren mögliche klinische Erscheinung in der allgemeinmedizinischen Praxis aufgelistet. Diese sind:- Insomnie
- Atmungsbezogene Schlafstörung (Schlaf-Apnoe-Syndrom)
- Hypersomnie und Narkolepsie
- Zirkadiane Schlaf-Wach-Rhythmus-Störungen
- Restless-Legs-Syndrom
- Substanz-/Medikamenteninduzierte Schlafstörung
- Parasomnien
Es werden keine ätiologisch, spezifisch diagnostischen oder therapeutischen Aspekte sowie keine Komorbiditäten in der Tabelle behandelt. Eine allgemeinmedizinische Anamnese-Erhebung und körperliche Untersuchung setzt die zielgerichtete Nutzung dieser Tabelle voraus. Alle Schlafstörungsformen führen in unterschiedlichem Maße in klinisch bedeutsamer Weise zu Leiden oder Beeinträchtigungen in sozialen, beruflichen oder anderen wichtigen Funktionsbereichen.
Tabelle III: Übersicht der Schlafstörungen
-
Klassifikation der Schlafstörungen/Insomnie und Kodierung
Nach dem internationalen Klassifikationssystem der Erkrankungen ICD 10 https://www.icd-code.de/ werden die Schlafstörungen grob unter den Haupt-Codes
F51,-„Nichtorganische Schlafstörungen“
G47,-„sonstige Schlafstörungen“
siehe Tabelle IV kodiert.Die Bezeichnung organische oder nicht organische Schlafstörung bzw. Insomnie zeigte sich in der Praxis nicht immer gut differenzierbar. Da die „ätiologischen“ Zusammenhänge zwischen z.B. der Insomnie und anderen organischen oder psychischen Erkrankungen oft nicht scharf abtrennbar bzw. bidirektional ist. Die DSM-V-Klassifikation unterteilt Insomnie in Insomnie ohne zusammenhängende Komorbidität und Insomnie in Assoziation mit einer nichtschlafbezogenen psychischen Störung, und/oder einem anderen medizinischen Krankheitsfaktor, und/oder einer anderen Schlafstörung.
Die spezielle Klassifikation der Schlafstörungen heißt International Classification of Sleep Disorders „ICSD“ mit über 80 Formen der Schlafstörungen. Sie wurde von der American Academy of Sleep Medicine, dritte Auflage im Jahr 2014, herausgegeben und ist für Schlafmediziner*innen bzw. –experten*innen gedacht.
Tabelle IV : ICD 10 Klassifikation der Schlafstörungen
-
Leitlinienkonforme Diagnostik der Insomnie
Anamnese:
Häufig führen Schlafprobleme der Betroffenen zu hausärztlichen Konsultationen. Viele Patient*innen mit Insomnie werden nicht entsprechend diagnostiziert. Insomnie-Betroffene, die sich ärztlich vorstellen, können in zwei Gruppen eingeteilt werden: Die eine Gruppe berichtet über die im Vordergrund stehenden Beschwerden der Insomnie mit klarem Hinweis auf die Schlafstörung. Die andere Gruppe beklagt andere Beschwerden, die indirekt mit einer Insomnie verbunden sein können. Nun ist eine zielgerichtete Schlaf-, Fremd-, und Allgemeinanamnese in vielen Fällen sehr wegweisend und kann zur Identifizierung möglicher Störungen des wichtigen physiologischen Ruheprozesses führen. Generell lässt sich diese Anamnese nach dem Biopsychosozialen Modell richten.
Die Diagnosestellung der Insomnie basiert auf der subjektiven Schlafwahrnehmung der betroffenen Personen. Art, Umfang und Fokus der Anamnese richten sich nach individuellen Beschwerden und daraus entstandenen Verdachts-, bzw. Arbeitsdiagnosen.Schlafanamnese:
Vorgeschichte der Schlafstörung, die aktuelle oder sonstige, auslösende Faktoren (einschließlich Traumata, falls vorhanden) aktueller Schlaf, subjektive Schlafqualität der letzten 4 Wochen, Einschlaf- oder Durchschlafstörung in den letzten 4 Wochen, frühmorgendliches Erwachen vor der gewünschten Aufwachzeit, Diagnosekriterien der Insomnie, Störung des Schlaf-Wach-Rhythmus, Umweltfaktoren, aktuelle und frühere Therapien/Hypnotika-Einnahme, ggf. Einsatz von Schlaffragebögen und Schlaftagebüchern
-
Anamnese:
Häufig führen Schlafprobleme der Betroffenen zu hausärztlichen Konsultationen. Viele Patient*innen mit Insomnie werden nicht entsprechend diagnostiziert. Insomnie-Betroffene, die sich ärztlich vorstellen, können in zwei Gruppen eingeteilt werden: Die eine Gruppe berichtet über die im Vordergrund stehenden Beschwerden der Insomnie mit klarem Hinweis auf die Schlafstörung. Die andere Gruppe beklagt andere Beschwerden, die indirekt mit einer Insomnie verbunden sein können. Nun ist eine zielgerichtete Schlaf-, Fremd-, und Allgemeinanamnese in vielen Fällen sehr wegweisend und kann zur Identifizierung möglicher Störungen des wichtigen physiologischen Ruheprozesses führen. Generell lässt sich diese Anamnese nach dem Biopsychosozialen Modell richten.Die Diagnosestellung der Insomnie basiert auf der subjektiven Schlafwahrnehmung der betroffenen Personen. Art, Umfang und Fokus der Anamnese richten sich nach individuellen Beschwerden und daraus entstandenen Verdachts-, bzw. Arbeitsdiagnosen.
Schlafanamnese:
Vorgeschichte der Schlafstörung, die aktuelle oder sonstige, auslösende Faktoren (einschließlich Traumata, falls vorhanden) aktueller Schlaf, subjektive Schlafqualität der letzten 4 Wochen, Einschlaf- oder Durchschlafstörung in den letzten 4 Wochen, frühmorgendliches Erwachen vor der gewünschten Aufwachzeit, Diagnosekriterien der Insomnie, Störung des Schlaf-Wach-Rhythmus, Umweltfaktoren, aktuelle und frühere Therapien/Hypnotika-Einnahme, ggf. Einsatz von Schlaffragebögen und Schlaftagebüchern
Verfahren
Zielsetzung
Kurzbeschreibung
Pittsburgher Schlafqualitätsindex (PSQI)
Erfassung der subjektiven Schlafqualität sowie von Schlafstörungen inkl. Fremdanamnese
Fragebogen zur Selbsteinschätzung, Dauer 5-10 Min.; Gesamt-Score 0 bis 21
Schlaffragebogen A (SF-A)
Spezifische Erfassung des Schlafes der vorhergehenden Nacht und der Befindlichkeit des Vortages
Schlaffragebogen mit 22 Fragen; Dauer circa 3-5 Min.; Wertebereich 1 bis 5; 5 Subskalen
Abend und Morgenprotokolle
Schlaftagebuch zur Diagnostik und Therapieverlaufsmessung
Schlaftagebuch, das mit geringem Zeitaufwand für längere Zeiträume genutzt werden kann
ISI (Insomnia Severity Index)
Erfassung des Schweregrades insomnischer Störungen
Fragebogen mit 7 Items; Dauer 3-5 Min.; Wertebereich 0 bis 28.
Fremdanamnese:
Lautes Schnarchen, Atemaussetzer/Atempausen, periodische Beinbewegung, auffälliges Verhalten im Schlaf, andere beobachtete UngewöhnlichkeitenSomatische Anamnese:
Orientierend z.B.:
- Vor oder während des Schlafens: Schmerzen, Husten, Schnarchen, Beschwerden beim Atmen, zu kalt oder zu warm, schlechte Träume, andere Beschwerden
- Allgemeine somatische Anamnese: somatische Vorerkrankungen, Medikamenteneinnahme, Substanzkonsum, Erschöpfung, verminderte Energie, Allgemein- und Ernährungszustand, Appetitveränderung, pathologische Gewichtsveränderungen, Nachtschweiß, Fieberschübe, Kopfschmerzen, Wahrnehmungsstörungen, Motorik- Sensibilität-Störung, Gang- oder Standstörung, Gleichgewichtsstörung, Schwindel, Atemwegsbeschwerden, Dyspnoe, Husten, thorakale Schmerzen, Herzrasen, abdominelle Schmerzen, Übelkeit, Erbrechen, Diarrhoe, Gelenk- und Rückenschmerzen, Harnwegsbeschwerden, Nykturie, Beinödeme, andere Beschwerden
- Psychische /psychiatrische Anamnese: Tagesbefindlichkeitsstörung, nächtliches Grübeln, nächtliche Unruhe, kognitive Störung der Leistungsfähigkeit wie Aufmerksamkeits-, Konzentrations- und Gedächtnisschwierigkeiten (sogar bei einfachen Aufgaben), Stimmungsstörung (typischerweise als Stimmungslabilität sowie als depressive oder ängstliche Symptome erkennbar), Persönlichkeitsfaktoren, affektive Störung, Suchterkrankung, Psychopharmaka-Einnahme, Antriebsstörung, formale Denkstörung, Inhaltliche Denkstörung , andere psychische Beschwerden
- Soziale Anamnese:
Schlafbezogene Erkrankungen in der Familie, Arbeits- und partnerschaftliche Situation, Schicht- und Nachtarbeit, aktuelle Konflikte, andere soziale Aspekte - Körperliche Untersuchung:
Ausmaß der körperlichen Untersuchung richtet sich je nach Beschwerden sowie erhobenen anamnestischen Erkenntnissen und individuellen Aspekten - Laborchemische Diagnostik:
Orientierend z.B.:
a) Blutbild:bei Verdacht auf Insomnie im Rahmen z.B. hämatologischer Erkrankungen wie Anämie etc.
b) TSH: bei Verdacht auf Insomnie im Rahmen einer Schilddrüsenüberfunktion oder Überdosierung mit Schilddrüsenhormonpräparaten. c) GGT: z.B. bei Verdacht auf alkoholinduzierte Insomnie/Schlafstörung
Allgemeinmedizinische apparative Diagnostik:
Orientierend z.B.:
a) 12. Kanal EKG ggf. Langzeit EKG: z.B. bei Verdacht auf organisch kardial verursachte Insomnie
b) Spirometrie (LuFu): z.B. bei Verdacht auf pulmonal obstruktiv verursachte InsomnieDiagnosestellung:
Um die Insomnie zu diagnostizieren bedarf es im engeren Sinne lediglich einer ausführlichen Allgemein- und Schlafanamnese ggf. der Durchführung von Schlaftagebüchern oder Befragung durch Fragebögen. Ob die Insomnie in Komorbidität mit anderen Erkrankungen vorliegt, ergibt sich aus den darauf hinweisenden anamnestischen und klinischen Befunden. Aus der Fragestellung des Bestehens einer Insomnie, resultieren drei Fallsituationen:- Insomnie-Diagnosekriterien erfüllt ohne allgemeinmedizinische Hinweise einer assoziierten Komorbidität
-
Insomnie-Diagnosekriterien erfüllt mit allgemeinmedizinischen Hinweisen einer assoziierten Komorbidität.
- Organisch und/oder psychisch
- andere Schlafstörung (z.B. schlafbezogene Atemstörungen)
-
Substanz-, Medikament-induzierte Insomnie/Schlafstörung:
- Insomnie als Nebenwirkung eines Pharmakons
- Insomnie durch „Genussmittel“ (Nikotin, Koffein, Alkohol)
- Insomnie durch sonstigen Substanz,- Drogenkonsum
- Insomnie-Diagnosekriterien nicht erfüllt
-
Anamnese:
-
Leitlinienkonforme Therapie der Insomnie
Therapie der Insomnie:
Kognitive Verhaltenstherapie der Insomnie (KVT-I):
Die Kognitive Verhaltenstherapie für Insomnie ist die in der Leitlinien empfohlene Behandlung für die Insomnie bei Erwachsenen jeden Lebensalters. Diese Behandlung umfasst folgende Bausteine:
Psychoedukation:
Hier werden Empfehlungen gegeben, die zu einer Verbesserung des Schlafs führen können. Hierbei geht es um Verhaltensweisen, die mit der Ernährung, Bewegung und Schlafumgebung zu tun haben und sich auf den Schlaf auswirken. Außerdem beinhaltet die Psychoedukation die Vermittlung von Wissen zum Thema Schlaf und Schlafstörungen.
Entspannung:
Entspannungstechniken helfen, abendliche Anspannung zu verringern und damit den Schlaf zu verbessern. Bekanntermaßen ist eine erhöhte Anspannung an der Entstehung und Aufrechterhaltung der Insomnie maßgeblich beteiligt.
Behaviorale Techniken:
Die Stimuluskontrolle hat das Ziel, den Stimulus ‚Bett‘ wieder mit dem Verhalten Schlaf zu koppeln, was dadurch gelingt, dass nächtliche Wachzeiten im Bett deutlich reduziert werden. Vor allem werden Patient*innen gebeten, nachts für eine gewisse Zeit aufzustehen, wenn Sie nicht einschlafen oder – nach nächtlichem Erwachen – nicht wieder einschlafen können. Die Schlafrestriktion bzw. Bettzeitrestriktion hat das Ziel, den Schlafdruck zu erhöhen und damit insgesamt das Einschlafen und Durchschlafen zu verbessern. Die Bettzeit wird hierbei zunächst stark reduziert und anschließend im Wochenrhythmus langsam an das Schlafbedürfnis der Patient*innen angepasst.
Kognitive Techniken:
Kognitive Techniken sind psychologische Methoden, die dazu dienen, das nächtliche Grübeln bei Patient*innen mit Insomnie zu reduzieren und hinderliche Gedanken zum Thema Schlaf und Insomnien in Frage zu stellen (z.B. „Der Schlaf vor Mitternacht ist der gesündeste“, „Jeder Mensch braucht acht Stunden Schlaf“ oder „Wenn ich heute nicht ausreichend schlafe, bin ich morgen nicht leistungsfähig“).
In Tabelle V wird das psychotherapeutische Gesamtkonzept der KVT-I, mögliche anwendbare Teilaspekte in der hausärztlichen Praxis und das Therapiemodell der GET Sleep Studie dargestellt.
Tabelle V: Kognitive Verhaltenstherapie
Pharmakotherapie:
Zu den pharmakotherapeutischen Substanzen gehören die Benzodiazepine und Benzodiazepinrezeptoragonisten, sedierende Antidepressiva, Antipsychotika/Neuroleptika, Antihistaminika, pflanzliche Präparate und Melatonin. Alle genannten Hypnotika-Substanzgruppen werden den Anforderungen eines idealen Hypnotikums nicht gerecht. Allerdings kann die medikamentöse Therapie der Insomnie angefügt werden, wenn die KVT-I nicht hinreichend effektiv war oder nicht durchführbar ist. Ausführliche Information zu den einzelnen Präparaten sind in der S3-Leitlinie „Insomnie bei Erwachsenen“
zusammengefasst. -
GET Sleep Therapiestufenmodell
Die leitliniengerechte Therapie im Rahmen der GET Sleep Studie lässt sich nach dem folgenden Modell stufenweise (1 bis 3) eingliedern.
Stufe 1 bei dem*der Hausarzt*ärztin standardisierte Diagnostik und Psychoedukation (Teilkonzept der KVT-I):
Aufklärung über Basiswissen über den Schlaf und Empfehlungen für den guten Schlaf (Teilaspekt der KVT-I):a) Basiswissen über den Schlaf
Der menschliche Schlaf verändert sich physiologisch im Verlauf des Lebens von der Geburt bis zum hohen Lebensalter. Relevant ist allgemein zu wissen, dass die normale Schlafdauer in der Allgemeinbevölkerung beträchtlich variiert. Die Schlafdauer im erwachsenen Alter ist individuell und liegt durchschnittlich bei 7-8 Stunden pro Nacht. Einige Personen, die wenig Schlaf brauchen („Kurzschläfer*innen“), unterscheiden sich von Personen mit Insomnie dadurch, dass sie keine Schwierigkeiten haben einzuschlafen sowie durch das Fehlen charakteristischer Tagesbefindlichkeitsstörungen. „Langschläfer*innen“-Personen, die eine längere als die durchschnittliche Schlafdauer benötigen, ohne sonstige Schlafauffälligkeiten, unterscheiden sich von Schlafstörungen wie Hypersomnie durch das Fehlen übermäßiger Tagesschläfrigkeit oder Schlaftrunkenheit und sie erleben in der Regel den Schlaf als erfrischend.
In der chronobiologischen Forschung, bei der insbesondere der 24-Stunden-Rhythmus aus Tag/hell und Nacht/dunkel untersucht wird, ergaben sich deutliche Zusammenhänge zwischen Schlafen und Wachen mit anderen biologischen Rhythmen, wie z.B. der Körpertemperatur oder des Hormonhaushaltes. Beispielsweise unterliegt das „Stresshormon“ Kortisol einer zirkadianen Rhythmik, in der die Kortisol-Ausschüttung das Minimum in den Abendstunden und im ersten Nachtdrittel und das Maximum am Vormittag erreicht. Die Ausschüttung des Hormons Melatonin, welches eine Rolle in der Regulation des zirkadianen Rhythmus spielt, wird durch Licht unterdrückt, sodass dieses Hormon nur in der Nacht ausgeschüttet wird. Es wird außerdem angenommen, dass soziale Konventionen und das Arbeitsleben eine Rolle bei der Steuerung des Schlaf-Wach-Rhythmus spielt. Neben dem zirkadianen Regulationsprozess wird von einem homöostatischen Prozess zur Regulation des Schlafs berichtet. Dieser lässt sich unter dem Begriff „Schlafdruck“ zusammenfassen. Der „Schlafdruck“ steigt an, wenn die betreffende Person wach ist, und fällt ab, wenn die Person schläft. Beide Prozesse, zirkadianer und homöostatischer Prozess, wird als Zwei-Prozess-Modell der Schlafregulation bezeichnet. Erkenntnisse dieses Modells seitens Insomnie-betroffener-Personen können dazu führen, dass nach schlechten und schlaflosen Nächten wieder gute Nächte erwartet werden können.
In der naturwissenschaftlichen Schlafforschung wird der Schlaf in Phasen und Stadien aufgeteilt. Pro Nacht werden 4-5 Schlafzyklen durchlaufen, die jeweils ca. 90 Minuten dauern. Mit zunehmender Schlaftiefe ist die Weckschwelle entsprechend hoch. Träume und physiologische Prozesse wie parasympathische Reaktionen können auftreten. Atem- und Herzfrequenz sowie der Blutdruck sind in der Regel im niedrigen Normbereich und können aber entsprechend dem Schlafstadium physiologisch erhöhte Werte, z.B. bei lebhaften Träumen, aufweisen.
b) Tipps für den gesunden Schlaf:- Jeden Morgen zur gleichen Zeit aufstehen
- Regelmäßigekörperliche Aktivität
- Keine koffeinhaltigen Getränke (Kaffee, Schwarztee, Cola, etc.) nach dem Mittagessen mehr trinken
- Auf Appetitzügler verzichten
- Keine schweren Mahlzeiten am Abend mehr zu sich nehmen
- Alkohol weitgehend Vermeiden und keinesfalls zum Einschlafen Einsetzen
- Tagsübernicht schlafen, d.h. auch kein „Nickerchen“ machen
- Für eine angenehme Atmosphäre Im Schlafzimmer sorgen z.B. ruhig, verdunkelt
- Einführung eines persönlichen individuellen Einschlafrituals
- Das Bett ausschließlich zum Schlafen nutzen, z.B. nicht zum Lesen, im Internet surfen, Fernsehen (sexuelle Aktivitäten ausgenommen)
- Verringerung geistiger und körperlicher Anstrengung vor dem Zubettgehen
- Am Abend erst zu Bett gehen,wenn Sie sich schläfrig fühlen
- In der Nacht nicht auf den Wecker oder die Armbanduhr schauen/
Stufe 2 über GET On Institut „Internet und mobile-basierte KVT-I“:
Bei unzureichendem Therapieerfolg beim Hausarzt*ärztin in Stufe 1 wird der Übergang in Stufe 2 eingeleitet. Hier werden über das GET On Institut die Internet- und mobil-basierten kognitiven Verhaltenstherapien in unterschiedlichen Intensitäten vermittelt. Darunter werden folgende Verfahren subsumiert:- Empfehlungen für eine gesunde Schlaf/Rhythmusstrukturierung, Informationen zu Schlaf und Schlafstörungen, „Tipps für einen gesunden Schlaf“, Schlaf-Wach-Rhythmus Strukturierung, Stimuluskontrolle, Schlafrestriktion
- Entspannung: Körperliche Entspannung, progressive Muskelrelaxation, gedankliche Entspannung, Ruhebilder, Phantasiereise, Achtsamkeit
- Kognitive Techniken: Erkennen kognitiver Teufelskreise und sich-selbst-erfüllender-Prophezeiungen, Gedankenstuhl, kognitives Umstrukturieren dysfunktionaler Gedankenkreisläufe
Stufe 3 -Psychotherapeutische, psychiatrische oder schlafmedizinische Fachbehandlung:
Bei unzureichendem Therapieerfolg in Stufe 2 soll, je nach Befund, eine schlafmedizinische oder fachspezifische Abklärung bzw. Therapie durchgeführt werden.Übersicht über aktuelle Gesamt-Versorgungsinstitutionen für Schlafstörungen:
Allgemeinmedizinisch:
- die hausärztliche Praxis stellt die primäre medizinische Institution zur Diagnostik, Therapieeinleitung und Verlaufskontrolle insbesondere der unkomplizierten Krankheitsverläufe dar.
Psychotherapeutisch:
- Psychotherapiepraxen: hier können die kognitiven Verhaltenstherapien für Insomnie (KVT-I) im Rahmen von therapeutischen Sitzungen konventionell unter Leitung von spezialisierten Psychotherapeut*innen durchgeführt werden.
- Online über das Internet: in den letzten Jahren zeigten Internet- und mobil-basierte Therapieprogramme für Insomnie, die auf der kognitiven Verhaltenstherapie für Insomnie beruhen, eine sehr gute Effektivität. Allerdings sind diese therapeutischen Interventionen in der Regelversorgung noch nicht etabliert.
Andere interdisziplinäre Fachrichtungen bei (therapieresistenter Insomnie/unklarer Schlafstörung/Komorbidität):
- Schlafmedizinische Zentren/Schlaflabore: sekundär sind spezielle schlafmedizinische Untersuchungen bzw. Therapien bei unklaren bzw. therapieresistenten Insomnien und bei Krankheitsfällen mit Verdacht auf Schlafapnoe-Syndrom, Syndrom periodischer Beinbewegung, Hypersomnie, Parasomnien, Narkolepsie etc.
- Psychiatrie/Psychotherapie (z.B. Depression, Angststörung, Suchterkrankungen, etc.)
- Pulmonologie/Hals-Nasen-Ohren-Heilkunde (Screening bei Verdacht auf Schlafapnoe-Syndrom, etc.)
- Neurologie (z.B. Restless-Legs-Syndrom, Syndrom periodischer Beinbewegung, etc.)
- Innere Medizin/Schmerztherapie bei entsprechender Indikation
- Sonstiges: stationäre Therapie bei entsprechender Indikation
Klinische Fallbeispiele
-
Fall 1: Insomnie ohne Komobidität
-
Fall 2: akute/situative Insomnie ohne Komorbidität
-
Fall 3: Insomnie bei psychosozialer Stresssituatiion (F51.0)
-
Fall 4: Insomnie in Komorbidität mit Schlafapnoe-Syndrom (F51.0 und G47.31)
-
Fall 5: schwere Insomnie + generalisierte Angststörung (F41.1)
Frau L. Schneider, 39 Jahre alt, stellte sich bei ihrer Hausärztin wegen einer Schlafstörung vor. Sie schlafe seit mehreren Jahren nicht gut. Das bessere sich mal und komme aber wieder. Aktuell schlafe sie fast nicht mehr. Letzte Nacht habe sie nur eine Stunde geschlafen. Sie könne nicht mehr und mache sich viele Sorgen. Sie befürchte, dass die Schlafstörung für immer bleibe und sie nie wieder gut schlafen werde. Sie zittere häufig und habe häufig Herzrasen und Schweißausbrüche. Es sei ihr heute schwindelig. Bei ihr sei eine generalisierte Schlafstörung bekannt. Sie war deshalb in Psychotherapie und nehme seit Jahren morgens eine Tablette Citalopram 20 mg ein. Aktuell mache sie keine Psychotherapie.
Anamnese:
Schlafanamnese: tägliche Einschlafstörung und Durchschlafstörung, subjektiv gefühlte Schlafdauer ca. 5 Stunden, seit über einem Monat, keine traumatischen Erlebnisse, keine sonstige Auffälligkeiten
Fremdanamnese: Partner nehme die schlaflose Partnerin wahr. Sie leide stark darunter und sei häufig ängstlich, keine Atempausen.
Somatische Anamnese: Konzentrationsschwäche, Appetitlosigkeit, erhöhte Reizbarkeit, immer mal wieder Herzrasen, Schweißausbrüche und Zittern, nicht gut lokalisierbare Bauchschmerzen, ansonsten keine somatischen Auffälligkeiten, gelegentlicher Nikotinkonsum, Alkoholkonsum selten
Psychische/psychiatrische Anamnese: auffällig ist eine nicht situationsgebundene Anspannung sowie Ängstlichkeit und Sorgen über vielerlei Dinge seit längerer Zeit, keine Panikattacken, bekannte generalisierte Angststörung unter SSRI-Medikation Citalopram 20 mg 1x/Tag, regelmäßige Verlaufskontrollen beim Psychiater, keine Suizidalität, ansonsten keine psychischen Auffälligkeiten
Soziale Anamnese: lebt mit dem Partner zusammen, keine Kinder, arbeitet als Verkäuferin in einem Lebensmittelgeschäft, keine familiären oder partnerschaftlichen Konflikte, keine Schlafstörungen in der Familie bekannt, Angststörung bekannt in der Familie (Mutter), keine sonstigen psychischen Erkrankungen in der Familie bekannt
Körperliche Untersuchung:
Vitalparamter normwertig, Schilddrüsen-Befund unauffällig, orientierende neurologische Untersuchung unauffällig, Herz-, Lungen-Auskultation unauffällig, Abdomen unauffällig.
Insgesamt keine Auffälligkeit.
Labordiagnostik und apparative Diagnostik: TSH und Blutbild normwertig, EKG unauffällig, keine QT-Zeit-Verlängerung
Diagnosestellung:
Generalisierte Angststörung in Komorbidität einer Insomnie (der Zusammenhang ist vermutlich bidirektional)
Diagnosekriterien:
- Dauerhafte nicht situationsgebundene Ängstlichkeit und Anspannung sowie somatische Begleitsymptome (Herzrasen, Schweißausbrüche, Bauchschmerzen, etc. ohne primäre Hinweise auf organische Genese)-> bekannte generalisierte Angststörung
- Ein-, und Durchschlafstörungen mit negativer Auswirkung auf Alltagsaktivitäten
Procedere und Therapie:
-
Aufklärung über die Diagnose einer Insomnie in Komorbidität der generalisierten Angststörung
-
Übermittlung der Tipps für einen gesunden Schlaf sowie des Basiswissens über den Schlaf und Einleitung zur Durchführung einer kognitiven Verhaltenstherapie für Insomnie
-
Aufgrund der ausgeprägten Insomnie wurde die Kombinationstherapie mit kurzfristiger Hypnotika-Therapie diskutiert. Nach sorgfältiger Indikationsstellung bzw. Aufklärung über Nebenwirkung und Risiken der Medikation, insbesondere Abhängigkeitsgefahr, wurde Zolpidem 5mg zur Nacht für kurze Zeit verordnet. Verlaufskontrolle in 3 Tagen initial telefonisch
-
Mitteilung zur ärztlichen Wiedervorstellung bei etwaiger Verschlechterung sowie beim Auftreten zusätzlicher Symptomen (somatisch oder psychisch)
-
Überweisung zur psychiatrischen Verlaufskontrolle
-
Fall 6: Substanz-Konsum + Insomnie
Herr A. Reuter ist 51 Jahre alt und stellte sich beim Hausarzt aufgrund einer Durchschlafstörung sowie einem Unwohlsein-Gefühl am Tage vor. Dies habe er seit mehreren Monaten. Er leide unter Konzentrationsschwäche, insbesondere wenn die vorherige Nacht schlaflos gewesen sei. Beruflich sei er als Bauarbeiter in einer Firma eingestellt. In letzter Zeit ist er wegen den Beschwerden mehrmals arbeitsunfähig gewesen. Er mache sich deshalb Sorgen um seinen Arbeitsplatz und möchte ärztliche Unterstützung bekommen.
Anamnese:
Schlafanamnese: früher keine Schlafprobleme, selten Einschlafstörungen, Durchschlafstörungen mehr als 5-mal in der Woche (mehrmaliges nächtliches Erwachen mit erschwertem wieder-Einschlafen), keine sonstigen Auffälligkeiten
Fremdanamnese: seitens der Ehefrau keine Auffälligkeiten, keine Atempausen
Somatische Anamnese: Konzentrationsschwäche, Erschöpfung, erhöhte Reizbarkeit, ansonsten keine somatische Auffälligkeiten
Kein Nikotinkonsum, Alkoholkonsum: 2 Flaschen Bier täglich zum Abend beim Fernsehen, kann am WE mehr sein, vor 2 Monaten habe er für 2 Wochen kein Alkohol getrunken und es sei ihm körperlich gut gegangen, also keine Entzugssymptome
Psychische/psychiatrische Anamnese: keine psychischen oder psychiatrischen Auffälligkeiten
Soziale Anamnese: lebt mit der Ehefrau und 4 Kindern zusammen, arbeitet als Bauarbeiter, keine familiären oder partnerschaftlichen Konflikte, keine Schlafstörungen in der Familie bekannt
Körperliche Untersuchung: Orientierend unauffällig
Labordiagnostik und apparative Diagnostik: GGT leicht erhöht, nachfolgend sonstige Transaminasen normwertig
Diagnosestellung:
Verdachtsdiagnose: Verdacht auf alkoholinduzierte Insomnie
Diagnosekriterien: Durchschlafstörungen mit negativer Auswirkung auf Alltagsaktivitäten seit mehreren Monaten
Procedere und Therapie:
-
Aufklärung über die Arbeitsdiagnose und Besprechen des kritischen Alkoholkonsums, Darstellung des bestehenden Risikos zur Entwicklung einer Abhängigkeit
-
Bei der anamnestischen Angabe über Abstinenz ohne körperliche Folgen Übermittlung der Tipps für einen gesunden Schlaf sowie des Basiswissens über den Schlaf und Schlafstörungen
-
Verlaufskontrolle in 2 Wochen und Mitteilung zur ärztlichen Wiedervorstellung bei etwaiger Verschlechterung sowie bei Auftreten von zusätzlichen Symptomen (somatisch oder psychisch)
-
-
Fall 7: maligne Erkrankung + Insomnie